La prostata è una ghiandola situata al di sotto della vescica che normalmente ha un volume di circa 20ml. Se ne distinguono una porzione centrale ed una porzione periferica. Nella sua parte centrale decorre l’uretra, il canale attraverso cui l’urina defluisce dalla vescica verso l’esterno.
Il compito principale della prostata è quello di produrre e immagazzinare il liquido seminale che viene poi rilasciato durante l’eiaculazione.
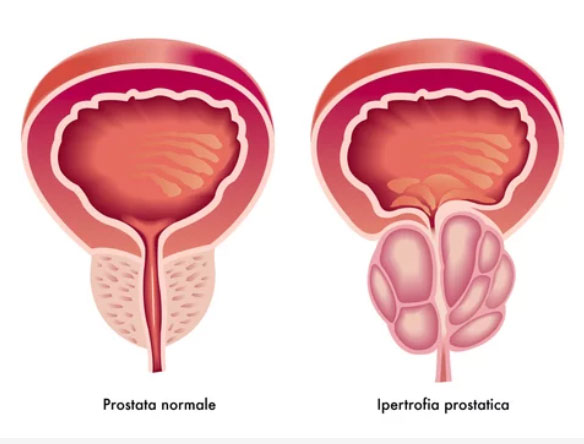
L’ipertrofia prostatica benigna (IPB) è una patologia caratterizzata da un aumento di dimensioni della ghiandola prostatica. È una condizione molto comune, che inizia a svilupparsi negli uomini dopo i 40 anni. Si stima che tra i 70 e gli 80 anni l’80% degli uomini sia affetto da IPB.
Le cause dell’IPB ad oggi non sono del tutto chiare. Di sicuro sappiamo che l’età, la predisposizione genetica e l’attività di alcuni ormoni, sono coinvolti nello sviluppo di tale condizione. Un ruolo importante nella patogenesi di questa condizione sembra essere legato ad uno stato infiammatorio cronico della ghiandola (prostatite) responsabile in parte della sintomatologia. Recenti evidenze scientifiche confermano come le persone affette da condizioni quali obesità, ipertensione, ipercolesterolemia, diabete mellito presentino un maggior rischio di sviluppare IPB con sintomi invalidanti e più gravi.
L’ingrossamento della prostata avviene per lo più nella sua porzione centrale, il cosiddetto adenoma prostatico. Tale aumento di dimensioni determina una compressione sul lume uretrale e di conseguenza provoca un’ostruzione più o meno marcata rendendo difficoltoso il deflusso dell’urina. Oltre a questa ostruzione meccanica, nell’IPB si assiste anche ad una alterazione del tono della componente muscolare della prostata e del collo vescicale.
Ne possono quindi derivare due tipologie diverse di sintomi:
Ostruttivi: difficoltà ad iniziare la minzione, flusso interrotto, senso di incompleto svuotamento post minzionale, il getto urinario debole e lo sforzo durante la minzione.
Irritativi: aumentata frequenza urinaria diurna (pollachiuria) o notturna che porta il paziente ad interrompere il sonno per recarsi in bagno (nicturia), l’urgenza di dover urinare con talvolta associata incapacità a trattenere le urine (incontinenza da urgenza), il bruciore ad urinare.
La diagnosi di ipertrofia prostatica viene fatta dall’urologo attraverso un’accurata anamnesi volta ad indagare la presenza di disturbi riconducibili all’IPB. Per agevolare la diagnosi e per comprendere meglio l’importanza della sintomatologia ed il peso sulla qualità della vita del paziente, l’urologo può avvalersi di questionari quali l’IPSS. La successiva visita con esplorazione rettale e palpazione prostatica è fondamentale per valutare le caratteristiche della prostata per quanto riguarda dimensioni, consistenza, presenza di nodularità, dolorabilità alla palpazione che è un segno tipico di prostatite.
Sono poi importanti gli esami bioumorali e strumentali.
L’ecografia, generalmente eseguita per via sovrapubica e a vescica piena, permette di valutare le dimensioni della prostata e dell’adenoma prostatico, quantificare la capacità di vuotamento della vescica dopo minzione spontanea, individuare eventuali diverticoli vescicali o calcoli vescicali che sono alcune delle complicanze della IPB non adeguatamente trattata.
L’ uroflussometria studia le caratteristiche del flusso urinario per identificare l’ostruzione e quantificarne l’entità.
L’esame delle urine e l’urinocoltura sono utili per valutare la presenza di infezioni mentre il dosaggio del PSA tot è utile per completare l’iter diagnostico della condizione e valutare eventuale rischio di tumore prostatico. Importante è infine un inquadramento della funzione renale
L’IPB può avere un’evoluzione subdola e progressivamente ingravescente, specialmente se non viene curata. L’incompleto svuotamento della vescica aumenta il rischio di infezioni delle vie urinarie. Inoltre la stasi urinaria può portare alla precipitazione di soluti contenuti nelle urine con conseguente formazione di calcoli vescicali. I calcoli possono peggiorare ulteriormente la sintomatologia irritativa e possono essere causa di sanguinamento (ematuria).
Una IPB non trattata può portare nel tempo anche ad uno sfiancamento della muscolatura della vescica con formazione di diverticoli vescicali, delle estroflessioni della parete vescicale nel lume dei quali si può avere ristagno costante di urina con conseguente aumento del rischio di infezione. La progressione dell’IPB può comportare una perdita totale della capacità contrattile della vescica con evoluzione verso una ritenzione urinaria cronica e conseguente l’uropatia ostruttiva, condizione nella quale c’è una compromissione dell’apparato urinario talvolta irreversibile che può portare fino all’insufficienza renale.
La ritenzione urinaria acuta è invece l’incapacità a svuotare la vescica, che si verifica come evento acuto, inaspettato. Il paziente accuserà un dolore ingravescente, dovuto ad una vescica che si riempie progressivamente di urina proveniente dai reni, con l’impossibilitá di urinare. Richiede solitamente un accesso in pronto soccorso per il cateterismo vescicale almeno estemporaneo.
Terapia dell'IPB
Viste le premesse, capiamo come la terapia dell’IPB sia importante soprattutto nelle fasi più precoci.
Le strategie terapeutica nelle forme di IPB con sintomi da lievi a moderati può prevedere un approccio conservativo attraverso un monitoraggio clinico e sua serie di consigli volti a migliorare lo stile di vita.
Questa tipologia di pazienti può anche beneficiare del trattamento con prodotti fitoterapici quali gli estratti di serenoa repens. Questa tipologia di prodotti promuove un effetto antinfiammatorio utile per alleviare i sintomi irritativi. Possono essere utilizzati in monoterapia o in associazione con veri e propri farmaci.
Il vantaggio dei fitoterapici è essenzialmente quello di promuovere un miglioramento della sintomatologia con effetti collaterali minimi.
Nei pazienti con sintomi severi o comunque invalidanti o nei pazienti per i quali i trattamenti conservativi non riescano a far ottenere un beneficio adeguato si può intervenire con una terapia farmacologica.
Le 2 principali categorie di farmaci utilizzate nel trattamento dell’IPB sono:
gli alfa litici, che agiscono “rilassando” la muscolatura del collo vescicale, migliorando la qualità del flusso urinario. Tipici effetti collaterali di questi farmaci sono l’eiaculazione retrograda (reversibile dopo sospensione della terapia) e l’ipotensione.
Gli inibitori della 5-alfa-reduttasi (5-ARI) che si utilizzano che promuovono una riduzione del volume prostatico. Questi farmaci possono essere impiegati nel trattamento di paziente con volume prostatico medio-alto. Uno degli effetti collaterali di questa tipologia di farmaci è il calo della libido associato a disfunzione erettile, sintomi comunque reversibili dopo sospensione della terapia.
Alfa-litici e 5-ARI possono essere impiegati in monoterapia o in associazione. L’associazione riduce notevolmente il rischio di ritenzione urinaria acuta.
Trattamenti chirurgici
In caso di fallimento della terapia medica, può essere necessario un trattamento chirurgico.
Attualmente, per quasi tutte le diverse tipologie di intervento chirurgico per IPB esiste un rischio abbastanza alto di sviluppare eiaculazione retrograda (mancata emissione dello sperma al momento del raggiungimento dell’orgasmo). Al contrario il rischio di impotenza è estremamente remoto.
I trattamenti chirurgici di più comune impiego sono:
- Resezione transuretrale della prostata (TURP)
- Incisione transuretrale della prostata (TUIP)
- Trattamento con laser (Green-Laser, laser ad Olmio, laser a Tullio)
- Adenomectomia prostatica a cielo aperto
- Trattamento con vapore acqueo (Rezum)
La TURP è l’intervento chirurgico standard per il trattamente dell’IPB; lo scopo è quello di rimuovere la parte della prostata che ostruisce il deflusso di urina. La procedura viene eseguita introducendo un resettore attraverso l’uretra senza quindi necessità di incisioni chirurgiche. Questo tipo di chirurgia è noto come trattamento minimamente invasivo.
La TURP è l’opzione chirurgica ideale per gli uomini con sintomi da moderati a gravi causati da IPB. E ‘più adatto per volumi prostatici compresi tra i 30 e gli 80 cc.
La TUIP è efficace negli uomini con prostate di dimensioni inferiori a 35 ml che non soffrono di ostruzione grave. E’ consigliata se non è tollerato il trattamento farmacologico. Il rischio di eiaculazione retrograda permanente è inferiore rispetto alle altre alternative chirurgiche.
L’introduzione della tecnologia laser sta progressivamente rivoluzionando il trattamento chirurgico dell’ipertrofia prostatica.
I principali vantaggi del laser sono:
- miglioramento immediato del flusso urinario
- degenza breve
- cateterizzazione ridotta
- basso rischio di complicanze.
L’evoluzione della tecnologia laser rende oggi possibile trattare per via endoscopica e quindi in modo mininvasivo prostate con volumi anche considerevoli (oltre i 100cc) per la quali, fino a qualche anno fa, l’unica alternativa era rappresentata dalla chirurgia tradizionale (Vedi adenomectomia prostatica laparotomica).
I laser più utilizzati sono il laser a Tullio, quello ad Olmio e il Green-Laser. Il trattamento con il green-laser è tra questi il più versatile. L’utilizzo del Green Laser è raccomandato anche e soprattutto in quei pazienti che, per problemi cardiovascolari, stiano assumendo farmaci anticoagulanti o antiaggreganti e la cui sospensione (solitamente indispensabile in caso di intervento chirurgico) sia controindicata. Attraverso questa tecnologia infatti siamo in grado di trattare l’ipertrofia prostatica “vaporizzando” il tessuto prostatico ipertrofico riducendo quasi a zero il rischio di sanguinamento.
La versatilità del Green Laser permette anche il trattamento di prostate molto voluminose attraverso la tecnica dell’enucleazione, la cosiddetta Green-LEP. Con la Green-LEP si procede con un progressivo scollamento dell’adenoma prostatico (la parte di prostata ostruente il canale uretrale) che viene completamente distaccato e poi spinto in vescica. A questo punto, sempre per via endoscopica si utilizza un particolare strumento che “sbriciola” l’adenoma in piccolissimi pezzi che vengono poi aspirati all’esterno. Tutto questo sempre senza necessità di incisioni chirurgiche.
L’enucleazione laser può essere fatta con differenti sistemi laser. La scelta del laser dipende dall’esperienza del medico e dalla disponibilità del centro al quale ci si rivolge.
È un tipo di operazione che viene effettuata facendo un’incisione nella parte inferiore dell’addome. L’intervento di adenomectomia può essere eseguito per via transvescicale, rispondendo ai principi dell’enucleazione digitale di Fuller-Freyer-Hryntschak, o retropubica, secondo la tecnica di Millin.
A prescindere dal tipo di tecnica, questa opzione chirurgica presenta come maggiore vantaggio quello di un risultato ottimale e duraturo nel tempo in termini di miglioramento dei sintomi. Gli svantaggi di questa tecnica sono invece quelli di una degenza più lunga rispetto ai tempi di un intervento mininvasivo, la presenza di cicatrici chirurgiche, maggiori rischi di sanguinamento con necessità di trasfusioni.
Tale approccio veniva storicamente riservato al trattamento di prostate molto voluminose ma con l’introduzione dei laser, il suo impiego viene limitato solo a particolari condizioni come ad esempio la presenza di calcoli vescicali o di diverticoli vescicali che possono essere
L’adenomectomia è consigliata se la prostata è più grande di 80 cc o se vi è presenza di calcoli o diverticoli vescicali.
Il Rezum è una nuova procedura per il trattamento dell’IPB, che ha suscitato crescente attenzione da quando ha ricevuto Approvazione della Food and Drug Administration (US FDA) degli Stati Uniti nel 2015, vista la comprovata efficacia, sicurezza e durata nel tempo.
Contrariamente ad altre procedure minimamente invasive che utilizzano il trasferimento di calore conduttivo, il meccanismo d’azione del sistema Rezum utilizza i principi del trasferimento di calore convettivo che sfrutta le proprietà termodinamiche dell’acqua, infatti l’energia termica è prodotta sotto forma di vapore acqueo. Il vapore acqueo viene erogato attraverso un ago per il vapore che viene inserito nella zona dell’adenoma prostatico e si diffonde uniformemente in tutto il tessuto bersaglio. Al contatto con i tessuti a temperatura corporea, il vapore acqueo si condensa portando alla cosidetta necrosi cellulare istantanea, ossia alla morte cellulare della zona che vogliamo ridurre per permettere al paziente di poter urinare senza difficoltà.
Tra i tanti vantaggi che questo tipo di terapia offre, quella sicuramente di maggiore interesse è legata alla preservazione dell’eiaculazione.
Come detto in precedenza una conseguenza quasi praticamente certa della terapia chirurgica dell’IPB è data dall’eiaculazione retrograda permanente. Nei maschi giovani che vogliano preservare l’eiaculazione e per il quali risulti indicato un trattamento chirurgico per l’IPB, il Rezum può rappresentare la prima scelta di trattamento.
Ulteriori vantaggi di questa metodica sono:
- L’assenza di ricovero in quanto intervento eseguibile in regime ambulatoriale o di day surgery;
- Nessuna necessità di anestesia generale/spinale ma solo una leggera anestesia locale
- Nessuna incidenza negativa sull’ambito sessuale
- Dimostrati benefici in termini di miglioramento della qualità del flusso urinario e più in generale un miglioramento della qualità della vita
- Possibilità in futuro, se necessario, di procedere ad altro trattamento chirurgico per l’ipb senza rischio di maggior incidenza di complicanze